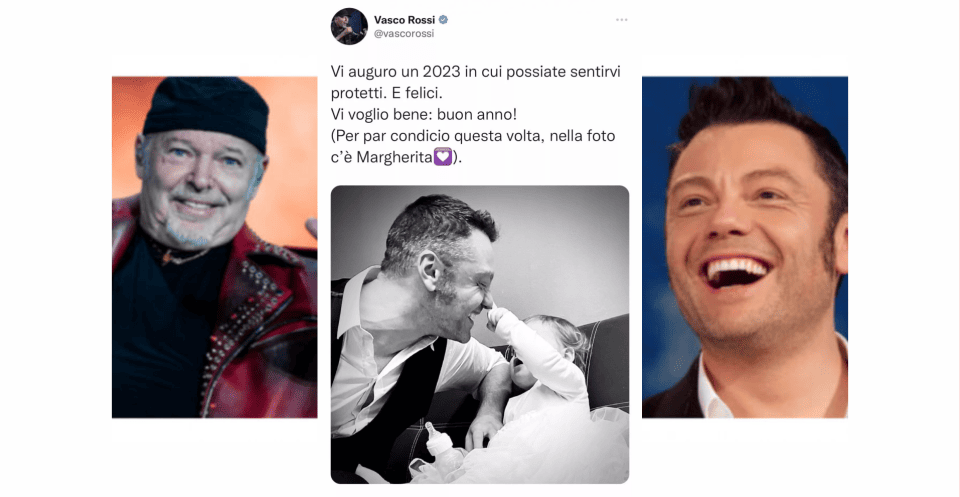

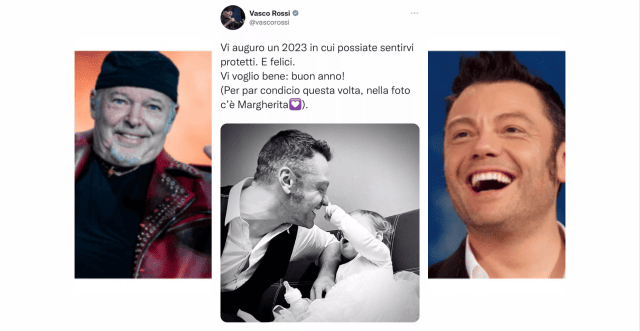
Per Manuel Castells viviamo in una network society, una società interconnessa dalle tecnologie dell’informazione e della comunicazione (ICT). In Midable Magazine parliamo della cassetta degli attrezzi di cui dotarsi nell’ecosistema digitale.

Le intelligenze artificiali che generano immagini: lista e confronto dei tool che entreranno a far parte del tuo workflow

Come recuperare un profilo Facebook sospeso o hackerato

Reti Neurali e Apprendimento: come impara un computer a riconoscere un cane da un gatto?

Per Marshall McLuhan il medium è il messaggio e i nuovi media ci proiettano in un villaggio globale.
In Midable Magazine parliamo di come funzionano i media e qual è il loro impatto sulla società.
Per Philip Kotler il marketing è la capacità delle aziende di gestire una relazione di valore con il cliente. In Midable Magazine parliamo di come creare valore intorno a un prodotto o un servizio.
Se un albero cade in una foresta e nessuno lo sente, non fa rumore. Questo è il Paradosso di Berkeley. Chi non comunica, semplicemente non esiste. In Midable Magazine parliamo dell’importanza della comunicazione come processo aziendale e fenomeno sociale.


Dall’Etnografia alla Netnografia, un grande passo avanti


TikTok. Un algoritmo che funziona in politica

Per quanto nascosta sia una pecca, la natura riuscirà sempre a scovarla. Questo è uno dei corollari della Legge di Murphy. In Midable Magazine parliamo dell’importanza del Design come processo per mettere ordine al disordine.